Актуальность темы
Пациенты, страдающие полной адентией, - это укор всей стоматологической науке и практике.
Причинами, приводящими пациентов к полной адентии (ПА) чаще всего являются кариес и его осложнения, заболевания пародонта, функциональная перегрузка периодонта, травмы.
К положению ПА пациентов приводит не одна, а комплекс причин, включающие неадекватное лечение у стоматологов.
Развитие и усовершенствование ортопедической помощи населению является характерной особенностью современной стоматологии. Наряду с тем, что стоматология за последние 10-20 лет произвела значительный рывок благодаря внедрению новых методик диагностики и лечения пациентов, необходимо помнить об экономическом положении нашей страны, которое не всегда позволяет реализовать эти достижения на практике. Особенно это касается государственных стоматологических поликлиник, и ещё в большей степени социально незащищённых групп населения (люди пенсионного возраста, инвалиды и др.)
Согласно данным Г.В. Базияна полная адентия в возрасте 40-49 лет встречается у 1%, в 50-59 лет – у 5,5% и старше 60 лет – у 25% обследованных. Эти показатели объясняют важность темы «Клиника и ортопедическое лечение пациентов, страдающих ПА».
Вследствие ПА нарушаются физиологические процессы пищеварения, страдает первый этап - механическая обработка пищи, что может привести к заболеваниям желудочно-кишечного тракта, снижению иммунитета, дисбиозу биотопа ЖКТ, возникновению онкологических процессов.
ПА накладывает отпечаток на психику людей, особенно у лиц молодого возраста. У пациента может возникнуть чувство неполноценности.
В связи с этим особую значимость приобретает психологическая подготовка пациента к пользованию полным съёмным протезом.
Известны случаи, когда пациенты отказывались пользоваться отлично изготовленными протезами, так и на оборот, многие пациенты довольны протезами не вполне отвечающими клиническим требованиям.
При ПА у пациентов наблюдаются выраженные функциональные нарушения в челюстно-лицевой области лица, сопровождающиеся атрофией костей лицевого скелета и мягких тканей. Тело и ветви нижней челюсти становятся более тонкими, а угол нижней челюсти более тупым по сравнению с челюстью с интактными зубными рядами. Вследствие резкого укорочения нижней трети лица углубляются носогубные складки, опускаются кончик носа, углы рта и наружные края век, возникает дряблость мимической и жевательной мускулатуры.
После операций удаления зубов происходит атрофия костной ткани альвеолярного отростка, но на верхней и нижней челюстях эти процессы происходят не одинаково. На верхней челюсти в большей
План лекции доцента ХНМУ Гришанина Г.Г.
- Введение.
- Наложение полных съёмных пластиночных протезов.
- Советы пациентам согласно периодам адаптации.
- Ошибки и осложнения в процессе лечения пациентов при беззубых челюстях.
Введение:
После операции удаления зубов и развивающихся по этой причине атрофических процессов в альвеолярных отростках челюстей и тканях протезного ложа, наблюдается иная топография элементов челюстно-лицевой системы. В связи с этим изменяются характер специальной подготовки полости рта к ортопедическому лечению. Изучение особенностей клинической анатомии беззубых челюстей является одним из важных условий, обеспечивающих успех ортопедического лечения. Клиническая картина беззубых челюстей зависит от причин, вызвавших дефекты зубных рядов, времени, которое прошло с момента операции удаления их, возраста пациента и ряда других индивидуальных особенностей организма (перенесенные заболевания, операции на челюстях). При изучении клинической картины беззубых челюстей следует обратить внимание на старческую прогению, атрофию альвеолярных отростков, состояние протезного ложа, изменение внешнего вида больного, нарушение функции жевания и дикции.
Наложение полного съемного пластиночного протеза:
Наложение протеза на протезное ложе беззубой челюсти не представляет трудностей.
Осложнения возникают позже, при устранении различных недостатков, появляющихся в процессе адаптации пациента к протезу. Часть этих осложнений недостатков выявляется на основании жалоб больного, часть - при осмотре полости рта и окклюзионных взаимоотношений зубных рядов полных съемных пластиночных протезов (ПСПП).
После наложения полных съемных протезов могут обнаружиться уменьшение или увеличение высоты ЦС, зафиксированная боковая или передняя окклюзия, погрешности в смыкании отдельных зубов,
несоответствие протеза границам протезного ложа, деформации базиса etc.
Эти дефекты могли остаться незамеченными при проверке конструкций полных съёмных пластиночных протезов, то время, когда базисы протезов были восковыми, а также дефекты могли возникнуть следствие технических погрешностей, допущенных в процессе изготовления ПСПП.
При отсутствии окклюзиипередних или боковых зубов, наличии перекрестного прикуса зубных рядов, ПСПП следует переделать. Если постановка зубов на верхнем протезе выполнена правильно, то ошибку исправляют методом перестановки зубов на базисе нижнего ПСПП. При недостатках конструирования зубных рядов (КЗР) верхнего ПСПП ошибку устраняют повторной постановкой зубов как на верхнем, так и на нижнем базисах

Генерализованный пародонтит. Факторы риска. Клиническая картина. План ортопедического лечения. Схема алгоритма протокола анализа рентгенограмм.
Цель занятия: научить студентов:
обследовать пациентов при генерализованном пародонтите;
анализировать рентгенограммы и одонтопародонтограммы пациентов при генерализованном пародонтите;
составлять план комплексного лечения генерализованного пародонтита.
Исходные дефиниции
Хронический генерализованный пародонтит - деструктивно-воспалительное заболевание, поражающее одновременно верхние и нижние челюсти и характеризующийся прогрессирующим воспалительным процессом в пародонте с резорбцией костной ткани альвеолярных отростков.
Факторы риска: сосудисто-нервные нарушения в тканях пародонта, травматическая перегрузка тканей пародонта.
При неосложненной форме увеличивается экстраальвеолярная часть зуба. Рентгенологически отмечается генерализованная резорбция разной степени преимущественно горизонтальной формы, крупно-петлистая структура костной ткани. Течение процесса осложняется при отсутствии стирания или при неравномерном стирании зубов, при ошибках в конструкции ортопедических аппаратов, при аномалийных видах прикуса.
Клиническая картина:
→ воспаление, кровоточивость десны;
→ образование пародонтальных карманов;
→ гнойное отделяемое из пародонтальных карманов;
→ тремы, диастемы, повороты и наклоны зубов;
→ резорбция костной ткани;
→ патологическая подвижность зубов.
Для диагностики степени поражения пародонта применяют рентгенографию, зондирование десневых и костных карманов, перкуссию, определение подвижности зуба, анализ пародонтограммы, реопародонтографию и другие методы.
Факторы риска генерализованного пародонтита комплексное: медикаментозное, физиотерапевтическое, хирургическое и ортопедическое.
Ортопедическое лечение заключается в стабилизации зубных рядов по дуге или сочетании стабилизации по дуге с парасагиттальной стабилизацией.
План ортопедического лечения пациента включает:
пришлифовывание зубов;
временное шинирование;
удаление некачественных протезов;
непосредственное протезирование и шинирование;
постоянное шинирование.
Ортопедическое лечение проводят в зависимости от стадии пародонтита. В начальных стадиях рекомендуется выравнивание окклюзионных поверхностей зубов с целью создания множественного равномерного контакта (динамическая окклюзия). Для достижения образования множественных контактов зубов применяют избирательное пришлифовывание – важное мероприятие в лечении заболеваний пародонта, а также парафункциональных состояний, патологии жевательных мышц и височно-нижнечелюстного сустава. В других стадиях развития пародонтита при наличии дефектов зубных рядов показаны как временные, так и постоянные шины-протезы: мостовидные, бюгельные с различными видами стабилизации.
Схема алгоритма протокола анализа рентгенограмм
Наиболее полный обзор состояния костной ткани дает ортопантомография и панорамная рентгенография.
Этапы действия Методика выполнения Критерии
контроля
1. Указывают дату рентгенографического исследования
2. Указывают возраст пациента.
Определяют вид рентгенографического исследования, его проекцию
3. Оценивают тип изменений костной ткани
→ Первый тип – деструкция (резорбция) костной ткани альвеолярной части челюсти без распространения ее на другие отделы, как следствие воспалительного процесса (при пародонтите).
→ Второй тип – дистрофические изменения, выражающиеся в склерозе костной ткани (атрофии) с остеопорозом альвеолярной части и тела челюсти. Горизонтальный тип снижения высоты межзубных перегородок (при пародонтозе). → Третий тип – сочетание двух предыдущих.
Для дифференциальной диагностики заболевания пародонта
4. Указывают степень деструкции костной ткани альвеолярного отростка и альвеолярной части челюстей
Начальная – резорбция компактной пластинки вершин межзубных перегородок;
1 1 степень – резорбция межзубных перегородок до 1/3;
2 степень – резорбция межзубных перегородок до 1/2;
3 степень – резорбция охватывает 2/3 межзубной перегородки и более. Для правильной оценки степени тяжести
 [480x640]
[480x640]
Съемные шины для всего зубного ряда. Бюгельные шинирующие конструкции протезов. Схема алгоритма протокола лечения цельнолитой съемной шиной.
Съемные шины для всего зубного ряда
Шина Эльбрехтасостоит из вестибулярного и орального многозвеньевого кламмеров в сочетании с элементами перекидного кламмера, окклюзионных накладок и вестибулярных отростков. Шина надежно удерживает зубы от смещения силами, воздействующими под углом или горизонтально. Модифицированная шина Эльбрехта – для соблюдения эстетических требований вестибулярные части кламмеров заменены когтевидными отростками, а в боковых отделах непрерывный кламмер изготовлен с окклюзионными накладками.
Съемная шина с денто-альвеолярными Т-образными кламмерами– съемная шина, у которой ретенционная часть кламмера расположена со стороны гингивальной поверхности. Т-образный кламмер, идущий от оральной дуги, располагаясь под экватором, удерживает зуб от смещения в вертикальном и вестибулярном направлении.
Частично подвижная съемная шина. При пародонтите, осложненном дефектами зубного ряда, протяженностью один или несколько зубов, показано ортопедическое лечение микропротезом, который восстанавливает анатомическую форму зубного ряда и одновременно шинирует группы зубов, ограничивающих дефект. Изготавливают группу цельнолитых кламмеров различной формы и фасонов в зависимости от количества подвижных зубов. Укрепляют шинирующие кламмера в базисе частичного съемного пластиночного протеза и таким способом объединяют зубы в единый блок, шинирующий и стабилизирующий зубной ряд.
а - шина-протёз на модели протезного ложа; б - каркас шины.
Бюгельный протез с расширенной дугой. В клинических случаях значительной атрофии альвеолярного отростка верхней челюсти и чувствительности слизистой оболочки жевательное давление может быть передано на большую площадь путем значительного расширения дуги протеза. Дугу моделируют более широкой и плоской.
В клинических случаях, когда дефекты зубных рядов расположены в боковых участках с обеих сторон областях премоляров и моляров, сочетаются с дефектами в передних участках зубных рядов, или когда дефекты зубных рядов расположены через зуб, необходимо проводить ортопедическое лечение по следующему плану.
Переднюю группу зубов необходимо шинировать несъемной конструкцией протеза, а затем проводят ортопедическое лечение бюгельной конструкцией частичного съемного протеза у которой седла базисов расположены в областях премоляров и моляров в обеих сторон. Если же зубы, ограничивающие двухсторонние дефекты зубного ряда, являющиеся опорами кламмеров съемного протеза, патологически подвижны, а на противоположный зубной ряд интактен, то в таких случаях необходимо планировать шинирование цельнолитым многозвеньевым кламмером, расположенным с оральной стороны передних зубов, охватывающим двойными кламмерами с вестибулярной стороны 2-х и 3-х зубов обеих сторон.
Тема 3: Обследование пациентов при заболеваниях пародонта. Схемы алгоритмов протоколов определения супраконтактов, получения окклюзиограмм. Классификация супраконтактов Jankelson.
Цель занятия: научить студентов
- исследовать полость рта пациента при заболеваниях пародонта;
- получать у пациентов при заболеваниях пародонта оттиски протезных лож челюстей;
- получать окклюзиограммы и определять супраконтакты на окклюзионных поверхностях зубов.
Схемы алгоритмов протоколов
определения супраконтактов, получения окклюзиограмм
|
Этапы |
Методы и манипуляции |
Критерии контроля |
|
Визуальный контроль: → в положении центральной окклюзии;
→ в положении дистальной окклюзии;
→ в положении передней окклюзии;
→ в положенияхбоковых окклюзий. |
→ Определяют тип прикуса и окклюзионные контакты зубов при смыкании зубных рядов в центральной окклюзии. В норме при физиологических видах прикусов определяется симметричный двусторонний фиссурно-бугорковый контакт боковых зубов, симметричные режуще-бугорковые контакты резцов и клыков. При смыкании зубов в положении центральной окклюзии не должно быть контактов передних зубов, а при сильном смыкании – легкий контакт. Выявленные супраконтакты в положении центральной окклюзии называют – центрическими. → |
Тема 1:Заболевания пародонта. Исходные дефиниции. Классификация заболевай пародонта Н.Ф.Данилевского. Местные и общие факторы, основные симптомы пародонтита. Схема алгоритма протокола дифференциальной диагностики заболеваний пародонта.
Цель занятия: научить:
- определять нозологические формы заболеваний пародонта;
- ставить клинический диагноз при заболеваниях пародонта;
- выделять основные симптомы пародонтита.
Исходные дефиниции
Ортопедическое лечение пациентов подразумевает не только восстановление анатомической формы коронковых частей зубов, зубных рядов, но и избирательное пришлифовывание твердых тканей коронковых частей зубов, шинирование зубов, зубных рядов, реабилитацию функций откусывания, жевания, глотания, эстетических норм улыбки, лица и дикции.
Пародонт – комплекс тканей, имеющих генетическую и функциональную общность, включающий десну, надкостницу, кость альвеолы, периодонт, цемент корня.
Артикуляция в ортопедической стоматологии - все положения нижней челюсти относительно верхней, возникающие в процессе естественных перемещений нижней челюсти.
Основные положениянижней челюсти, имеющие существенное значение в клинической практике ортопедической стоматологии:
а) функциональный покой;
б) центральное соотношение или центральная окклюзия;
в) функциональные окклюзии, эксцентрические окклюзии.
Под окклюзией понимают смыкание или контакт между зубными рядами или отдельными зубами верхней и нижней челюстей – вариант артикуляции.
Прикус– вид пространственного положения зубных рядов относительно друг
 [396x259]
[396x259]
|
Диаметр головки инструмента |
Максимально допустимая скорость |
Рекомендованная операционная скорость |
|
007 - 010 |
450.000 |
100.000 – 220.000 |
|
012 - 014 |
450.000 |
70.000 – 220.000 |
|
016 - 018 |
450.000 |
55.000 – 160.000 |
|
021 - 023 |
300.000 |
40.000 - 120.000 |
|
025 - 027 |
160.000 |
35.000 – 110.000 |
|
029 - 031 |

Консервативная эстетическая терапия предлагает изготовление виниров из композиционных материалов или фарфора. Винир (veneer) — это тонкая адгезивная облицовка, покрывающая вестибулярную поверхность зубов для коррекции их цвета и формы.
Фарфоровые виниры были впервые описаны в стоматологической литературе в начале 80-х годов XX века (Simonsen, 1983). В более поздних исследованиях показано, что изготовление виниров из композиционных материалов с помощью прямой или непрямой техники реставрации также дает хорошие результаты (Meujering, 1997). При этом создание фарфоровых виниров требует больше времени на лабораторное изготовление и клинические этапы, что повышает стоимость лечения.
Различают типы виниров в зависимости:
от функции: цветокорригирующие, формокорригирующие, сочетанные виниры;
от материала: акриловые, керамические, композитные (микронаполненные, макронаполненные, гибридные) виниры.
От способа изготовления: стандартные (гарнитуры), индивидуального изготовления, прямые (прямые упроченные), непрямые, комбинированные виниры.
От способа подготовки зубов под винир: с препарированием, без препарирования.
От размеров: полные, неполные (полувиниры);
От продолжительности времени использования: временные, постоянные, длительного пользования.
От количества покрытых зубов: одиночные, системные (множественные) виниры.
Показания к ортопедическому лечению винирами
Перечень возможностей использования покрытий конструкциями виниров достаточно велик. Различают три основные группы показаний.
Первая группа.Изменение цвета вестибулярных поверхностей коронковых частей зубов: неудовлетворительное эстетическое состояние ранее наложенных пломб; депульпированные зубы с нарушением технологии эндодонтического вмешательства; травма зуба, сопровождающаяся кровоизлиянием; тетрациклиновые, миноциклиновые зубы; несовершенный амелогенез, дентиногенез; гипоплазия; флюороз; нарушение минерализации; множественные пигментированные трещины эмали на вестибулярной поверхности.
Методами выбора лечения могут быть отбеливание и микроабразия. Однако необходимо помнить, что процедура отбеливания в некоторых случаях дает только временный успех.
Вторая группа. Изменения в зубе вследствие деструктивных процессов: кариес зубов III, IV, V классов и их сочетание; эрозия, некроз эмали; клиновидные дефекты; патологическая вертикальная стираемость твердых тканей зуба, а также сочетание вертикальной и горизонтальной патологической стираемости; травма зуба.
Прямой полный винир может использоваться при значительных дефектах твердых тканей вестибулярной поверхности зуба, сопровождающихся субгингивальным разрушением, а также при проведении обширных реставраций зубных рядов.
Третья группа.Изменение формы, положения зубов: аномалия формы (шиловидные зубы и др.); диастемы, тремы; нарушение пропорций зуба; положение зуба вне дуги; подвижность зубов при
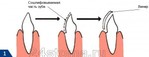 [300x115]
[300x115]
Виниры представляют собой микропротезы, которыми облицовываются передние поверхности зубов, входящих в линию улыбки. Виниры позволяют восстанавливать форму и цвет отдельно взятого зуба или группы зубов, но в отличие от коронок – они покрывают не весь зуб, а только одну или две его поверхности.
Виниры на передние зубы позволяют создать идеальную эстетику, которую невозможно получить, используя методы реставрации зубов пломбировочными материалами или отбеливанием. Почему реставрации намного хуже виниров ?
Виниры до и после
На слайдере ниже – Вы можете увидеть многочисленные клинические случаи, когда виниры помогли людям улучшить эстетику их улыбки.
Виниры: показания
- Случаи, когда зубы имеют недостаточно красивую форму и/или цвет, а отбеливание и реставрация не дают или не могут дать желаемого результата.
Виниры: противопоказания
-
Неправильный прикус –
при прямом и обратном прикусе виниры противопоказаны, однако с их помощью можно исправить другие погрешности прикуса – небольшие диастемы между зубами или наоборот скученность, и т.д. - Патологическая стираемость 2 степени и выше,
- Дефекты зубных рядов в областях жевательных зубов (1.6;1.7;2.6; 2.7; 3.6; 3.7; 4.6; 4.7.),
- Экстремальный образ жизни (бокс и т.п.),
- Бруксизм, вредные привычки – кусать нитки, ногти, открывать пиво и т.п.
- Нельзя устанавливать виниры на зубы, ранее леченные резорцин-формалиновым методом (выпадение винира в этом случае – гарантировано).
- Сильное разрушение язычной (внутренней) поверхности зуба.
- Наличие реставрации среднего или большого размера на язычной поверхности зуба.
В последних двух случаях показано изготовление

После конструирования зубных рядов ПСПП зубной техник моделирует восковый базис конструкций протезов. Края восковых базисов должны располагаться в соответствии с их границами, которые очерчивает на моделях протезных лож врач.
Рис. Сформированные поверхности нижнего ПСПП с учетом тонуса мышц: а — сформированные подъязычные отростки базиса (вид сверху); б -вид снизу.
Очень важно для стабилизации ПСПП на протезных ложах является форма границ базисов. Они должны быть толщиной, соответствующей краям функционального оттиска, быть гладкими и закругленными.
Толщина базиса конструкции ПСПП должна быть равномерной, поверхность базиса должна быть гладкой, не иметь неровностей. Зубы тщательно очищены от базисного воска, а в областях шеек коронковых частей зубов ПСПП отмоделирован небольшой закругленный выступ.
Небные поверхности жевательных зубов смоделированы на одном уровне с поверхностью воскового базиса, без впадин и выступов.
В области боковых зубов ПСПП нижней челюсти моделируют небольшие подъязычные отростки, располагающиеся под боковыми поверхностями языка и способствующие стабилизации протеза на протезном ложе нижней челюсти.
Затем врач стоматолог ортопед проводит очень важный клинический этап, а именно проверяет конструкции ПСПП.
На этом этапе врач ортопед оценивает результаты всех предыдущих клинических и лабораторных этапов и проводит исправления, которые можно еще сделать с наименьшими затратами,
Проверка конструкции ПСПП включает в себя: 1) проверку конструирования зубов в окклюдаторе или артикуляторе; 2) осмотр моделей протезных лож беззубых челюстей; 3) проверку конструкций ПСПП на протезных ложах беззубых челюстей пациента.
Прежде всего следует тщательно проверяют качество постановки зубов в окклюдаторе или артикуляторе до того, как конструкции ПСПП будут проверены на протезных ложах в полости рта пациента.
При этом обращают внимание на цвет, размер и форму зубов, величину резцового перекрытия. Следует избегать перекрытия нижних резцов верхними более чем на 1-2 мм, так как это может нарушить стабилизацию ПСПП.
Следует также избегать большого перекрытия щечных бугорков нижних премоляров и моляров

На всех этапах работы с валиками, изготовленных из воско-абразивной смеси, валики прикусных шаблонов (ПШ) следует моделировать аналогично зубным рядам полных съемных пластиночных протезов (ПСПП), придавая им соответствующие параметры по форме протетической поверхности, высоте, длине и ширине.
Вначале пациенту для моделирования индивидуальных протетических поверхностей (ИПП) трудно перемещать нижнюю челюсть, так как поверхности прикусных шаблонов не соответствуют индивидуальным протетическим поверхностям.
Во время формирования ИПП, путем притирания валиков из воско-абразивной смеси и приближении их протетических поверхностей к индивидуальным показателям, движения нижней челюсти из более размашистых, к завершению притирания становятся более свободными и процесс притирание воско-абразивных валиков ПШ происходит быстрее.
Проверяют конгруэнтность смыкания валиков ПШ при всех положениях нижней челюсти: функционального покоя, центрального и эксцентрических соотношениях. После формирования на воско-абразивных валиках ПШ индивидуальных протетических поверхностей, достаточно легко определяется положение центрального соотношения (ПЦС) челюстей.
Затем дентолом, сиэластом, репином или другими оттискными материалами получают функционально-присасывающиеся оттиски в условиях силы жевательного давления, максимально приближенного к создающимся использовании протезов пациентом.
Оба полных функционально-присасывающихся рабочих оттиска получают одновременно под жевательным давлением.
Затем соединяют валики ПШ в ПЦС челюстей скобками или сепарационными дисками после «пробы глотания», наносят на вестибулярной поверхности валика верхнего ПШ ориентировочные линии: «эстетического центра лица», «клыков» и «улыбки».
Отмоделированная методом притирания воско-абразивных валиков ПШ, их индивидуальная протетическая поверхность чаще всего несимметрична, и отражает асимметрию, как строения, так и функциональных особенностей височно-нижнечелюстных суставов, жевательных мышц на левой и правой сторонах.
Индивидуальная протетическая поверхность характеризуется определенным, индивидуальным, расположением межальвеолярных линий, которые чаще всего проходят перпендикулярно.
Именно такое, сформированное индивидуально, расположение межальвеолярных линий, имеет определяющую значимость для стабилизации протезов и правильного распределения жевательного давления на ткани протезных

Схема диагноза пациента при беззубых челюстях
Беззубая верхняя челюсть…..типа по Шредеру, беззубая нижняя челюсть….типа по Келлеру. Слизистая оболочка…..класса по Суппле.
Потеря жевательной эффективности 100% по Агапову.
Нарушение дикции, норм эстетики лица. Развившихся вследствие осложнений кариозного процесса (заболеваний пародонта) в течение…… лет.
После постановки диагноза, следующим этапом лечебного процесса является составление плана ортопедического лечения. Вначале врач-стоматолог должен проанализировать показания и противопоказания к ортопедическому лечению несъемными и съемными конструкциями протезов.
Общими показаниямидля ортопедического лечения дефектов коронковых частей зубов коронками является: нарушение анатомической формы и цвета, аномалии положения.
Прямыми показаниямидля ортопедического лечения несъемными конструкциями является дефекты зубных рядов 3-го и 4-го класса по Кеннеди малой (1-2 зубов) и средней (3-4 зубов) протяженности.
Дефекты зубных рядов 1-го и 2-го класса по Кеннеди являются прямыми показаниями к ортопедическому лечению съемными конструкциями протезов.
При ортопедическом лечении несъемными конструкциями необходимо учитывать состояние тканей пародонта опорных зубов, их устойчивость, высоту коронковых частей, вид прикуса, наличие травматической окклюзии.
Абсолютными противопоказаниямидля ортопедического лечения мостовидными конструкциями являются большие по протяженности дефекты зубных рядов, ограниченные зубами с различной функциональной ориентацией волокон пародонта.
Относительными противопоказаниямиявляется наличие дефектов, ограниченных зубами, имеющими патологическую подвижность 2-й и 3-й степени по Энтину, дефекты, ограниченные зубами с низкими коронковыми частями, зубами, имеющими малый запас резервных сил пародонта, т.е., с высокими коронковыми и короткими корневыми частями.
Абсолютными противопоказаниямик ортопедическому лечению съемными конструкциями протезов является эпилепсия, слабоумие. Относительными – заболевания слизистой оболочки полости рта: лейкоплакия, красная волчанка, непереносимость акриловых пластмасс.
Планы ортопедического лечения

Особенности исследования полости рта у пациентов при беззубых челюстях (БЧ)
БЧ– это патологическое состояние зубо-челюстной системы, пациента, связанное с полным удалением всех зубов .
Следует помнить о том, что операции удаления всех зубов не останавливают процесса атрофии альвеолярных отростков челюстей. Поэтому ключевыми словами, в части, описывающей тип беззубой челюсти пациента, должныбыть:«степеньатрофии», «расстояние» от гребней альвеолярных отростков и мест прикрепления уздечек губ, языка, тяжей и мест перехода подвижной слизистой оболочки переходной складки, губ, щек, дна полости рта, в неподвижную, покрывающую альвеолярные отростки и небо.
В зависимости от степени атрофии альвеолярных отростков, бугров верхней челюсти, а вследствие этого изменяющегося расстояния от мест прикрепления уздечек губ, языка и тяжей слизистой оболочки до вершины альвеолярных отростков верхней челюсти и высоты свода неба.
8.1. Шредер (H.Schreder, 1927) классифицировал верхние беззубые челюсти на три типа:
1 тип– характеризуется незначительной атрофией альвеолярных отростков и бугров, высоким сводом неба. Места прикрепления уздечек губ, языка, тяжей и переходная складка расположены на достаточном расстоянии от гребня альвеолярных отростков.
2 тип- характеризуется средней степенью атрофии альвеолярных отростков и бугров, свод неба сохранен. Уздечки губ, языка, тяжи и переходная складка расположены ближе к гребням альвеолярных отростков.
3 тип- характеризуется значительной атрофией альвеолярных отростков. Бугры атрофированы полностью. Небо плоское. Уздечки губ, языка, тяжи и переходная складка расположены на одном уровне с гребнями альвеолярных отростков.
Келлер (Kehller, 1929) классифицировал нижние беззубые челюсти на четыре типа:
1 тип– характеризуется незначительной атрофией альвеолярного отростка. Места прикрепления мышц и складок расположены на достаточном удалении от гребней альвеолярных отростков.
2 тип–
Одним из основных этапов ортопедического лечения съемными пластиночными протезами (второе или третье посещение пациентом клиники) является определение центральной окклюзии.
В зависимости от сложности определения центральной окклюзии А.И. Бетельман выделил четыре варианта её определения:
- при первом варианте, когда в альвеолярных отростках верхних и нижних челюстей находятся три и больше пар антагонистов, расположенных следующим образом: как минимум, одна в переднем , а две другие, в боковых участках альвеолярных отростков,центральную окклюзию, как правило, в клинике не определяют. Гипсовые модели протезных лож на лабораторном этапе складывают, сопоставляют в центральной окклюзии по зубным признакам и фасеткам стертых окклюзионных поверхностей зубов- антагонистов;
- начиная со второго варианта сложности определения центральной окклюзии, когда менее трех пар антагонистов расположены в альвеолярных отростках верхних и нижних челюстей, на лабораторном этапе необходимо изготавливать прикусные шаблоны и определять центральную окклюзию в клинике. Затем при помощи прикусных шаблонов сопоставлять модели протезных лож в центральной окклюзии (центральном соотношении);
- наиболее сложным вариантом определения центрального соотношения челюстей являются третий, когда нет ни одной пары антагонистов или они расположены лишь в двух участках челюстей) и четвертый (при беззубых челюстях) варианты расположения дефектов зубных рядов.
При втором, третьем и четвертом вариантах расположения дефектов зубных рядов верхних и нижних челюстей для определения центрального соотношения необходимо изготовить прикусные шаблоны.
Прикусной шаблон конструкция для определения центральной окклюзии (соотношения) состоит из базиса, который может быть изготовлен из базисного воска или пластмассы и валика, который изготавливают из базисного воска или смеси воска с карборундом.
Требования к прикусным шаблонам следующие:
- базис шаблона должен плотно прилегать к рабочей поверхности модели протезного ложа;
- край базиса – не должен иметь острых краев и располагаться в соответствии границам протезного ложа;
- если базис прикусного шаблона изготовлен из воска, то для верхней челюсти он должен быть выполнен из одной, а для нижней челюсти из двух пластинок базисного воска
- базисы из воска
Под обследованием пациента мы подразумеваем комплекс исследований, которые проводят в определённой, традиционной, исторически сложившейся последовательности. А именно: субъективные - методом расспроса, жалобы, анамнез болезни, анамнез жизни, осмотр, пальпация, перкуссия, аускультация и дополнительные исследования, которые необходимы для установления диагноза и адекватного лечения.
Обследование пациента амбулаторного стоматологического учреждения оформляется документально, при заполнении Медицинской карты стоматологического больного /форма № 043/0/, согласно приказу МОЗ Украины №302 от 27.12.99 г. Этот документ, представляющий собой первичный, экспертный, юридический, материал для научных исследований, экспертно-медицинских и правовых заключений.
При анализе медицинской карты определяют правильность обследования и установления диагноза, согласованность с пациентом плана лечения, адекватность и уровень проведенного лечения, возможный исход заболевания и наступившие последствия.
Тщательное обследование пациентов и его правильное, а главное, своевременное документальное оформление, позволит стоматологу избежать нежелательных правовых последствий, таких как компенсация материального ущерба и морального вреда, при возникновении правового спора, относительно правильности обследования, диагноза, адекватности плана, возможных последствий, правильности лечения, осложнений болезни.
Под обследованием пациента подразумевают комплекс обязательных медицинских исследований, необходимых для выявления индивидуальных особенностей проявления и течения болезни, завершающимся установлением диагноза, составлением плана лечения. Кроме того, история болезни включает в себя дневник лечения, эпикриз и прогноз болезни.
История болезни, в данном случае, медицинская карта стоматологического больного - это документ, объективно отражающий, профессионализм, уровень клинического мышления, квалификацию и интеллект стоматолога.
Одной из главных задач обучения студентов стоматологического факультета является, закрепление навыков, методов обследования и лечения пациентов, в условиях амбулаторного приема. При этом является актуальной наработка стереотипов безупречного документального оформления обследования пациентов - заполнение медицинской карты стоматологического больного.
В регистратуре медицинского учреждения, в медицинскую карту вписывают паспортные данные пациента: фамилию, имя, отчество, пол, профессию, год рождения или возраст, количество полных лет, на дату заполнения.
2. Обследование пациента- представляет комплекс исследований, которые проводят в определенной последовательности, а именно: субъективные, объективные и дополнительные.
а. Субъективные исследования: выяснение жалоб, анамнеза болезни, анамнеза жизни.
б. Объективные исследования: осмотр, пальпация: мануальная, инструментальная /зондирование/, перкуссия, аускультация.
Дополнительные исследования– рентгенография: прицельная, панорамная, телерентгенография, лабораторные и другие.
Лекция доцента Гришанина Геннадия Григорьевича
Тема: Клинический этап - проверка конструкций полных съёмных пластиночных протезов (ПСПП). Ошибки определения положения центрального соотношения (ЦС) челюстей. Причины и предупреждение. Лабораторные этапы изготовления полных съёмных пластиночных протезов.
Проверка конструкций съемных протезов — один из самых ответственных этапов ортопедического лечения ПСПП пациентов при беззубых челюстях. На этом клиническом этапе, который проводят в третье или четвертое посещение, визит пациента, оценивают результаты всех предшествующих клинических и лабораторных этапов, на котором легко определить и достаточно просто исправить ошибки, возникшие на клиническом этапе. При определении ЦС, при конструировании зубных рядов на лабораторном этапе. Так как зубные ряды сконструированы, поставлены и укреплены еще на базисах из воска.
Ещё до наложения базисов конструкций протезов на протезные ложа оценивают качество моделей. Обращают внимание на наличие сколов, пор, следов от технического шпателя, используемого при постановке зубов, качество оттиска переходных складок.
При наличии упомянутых дефектов необходимо вновь получить функциональные оттиски при помощи индивидуальных ложек с использованием функциональных проб, и повторно отлить модели протезных лож.
Алгоритм конструирования зубных рядов в полных съемных пластиночных протезах (ПСПП):
- Отливают из гипса модели протезных лож (МПЛ) верхней и нижней челюстей. Начертить границы базисов ПСПП как рекомендуется. Изготовить прикусные шаблоны (ПШ): сначала базисы, а затем - валики. Высота валика ПШ для верхней челюсти 22 мм, для нижней – 18 мм.
В клинике врач определяет и фиксирует положение центрального соотношения (ЦС) нижней челюсти. В этом положении гипсуют МПЛ в окклюдатор или артикулятор.
- Подбирают зубы по материалу, цвету, форме и размеру указанные врачом. Зубы устанавливают на новых базисах из воска с постановочными валиками. Конструируют зубные ряды ПСПП. Создают конструкции ПСПП. На восковых базисах в окклюдаторе или артикуляторе между гребнями альвеолярных МПЛ конструируют зубные ряды ПСПП.
- Устанавливают над горелкой Бунзена зуботехнический шпатель из металла (waxing iron), Следят за тем чтобы рабочая часть шпателя была горячей постоянно.
- Вначале на восковом базисе с постановочным валиком устанавливают центральные резцы верхнего ПСПП. Срезают излишки воска с передней части верхнего валика. Размягчают воск с помощью рабочей части горячего шпателя и устанавливают два центральных резца по обеим сторонам средней линии.
- Снимают с модели протезного ложа (ПЛ) нижней челюсти восковый ПШ, чтобы ориентироваться на гребень модели ПЛ нижней челюсти. Его используют как ориентир (лучше пометить верхушку гребня красным фломастером).
р
Вред свинины.
Только наука и никакой религии:
Значение гормона роста. Свинина содержит в больших количествах гормон роста, являющийся причинным фактором развития процессов воспаления, гипертрофии и набухания тканей (акромегалия, ожирение, склонность к патологическим разрастаниям, включая злокачественные).
Отсюда ответ на вопрос о причинах роста раковых заболеваний у 60 - 70-летних пациентов в период пищевой реформы в Германии. С употреблением свинины, не только идет избыточное поступление в организм холестерина, являющегося строительным материалом опухолевых клеток, но и гормона роста, стимулирующего развитие злокачественных опухолей. При этом у курящих на фоне поступления в организм бензпирена, основного компонента табачного дыма и канцерогена во много раз возрастает риск развития рака.
Известное зудогенное действие свинины обусловлено повышенным содержанием в ней гистамина, способствующего возникновению воспалительных процессов, тем самым развитию фурункулеза, карбункула, аппендицита, заболеваний желчного пузыря, тромбофлебита, белей, абсцессов и флегмон, а также кожных болезней (крапивницы, дерматитов, экземы, нейродермита, дерматозов).
После пищевой реформы в ФРГ наблюдалось много случаев крапивницы у пожилых женщин, несколько меньше у детей при употреблении свинины. При этом Арis D12, Sulfur D30 улучшали состояние.
В процессе лечения запрещается употребление свинины в любом виде, в том числе колбас из телячьей печени, ливерных и др. Практически все сорта колбас содержат либо свиное мясо, либо сало, за исключением тех, на которых указано отсутствие свинины.
В экспериментах на животных доказано, что инъецирование гистамина и имидазолоподобных соединений (например, эрготионина) вызывало развитие язвы желудка, возникновению зуда, воспалительных и аллергических реакций, бронхиальной астмы, сенной лихорадки, вазомоторного ринита, сердечной аритмии, вплоть до инфаркта миокарда. Поэтому лицам, перенесшим инфаркт миокарда или
Когда слышишь сообщения о том, что погибли десять, двадцать, сто солдат - это статистика. Сообщение воспринимается как изменение погоды, снег, дождь, гололёд. А вот когда не убьёт, а ранит твоего близкого человека - это трагедия. Для его семьи, родных и, даже знакомых. Люди, если хотите воевать возьмите в руки копья, луки и стрелы.И вы, наконец поймёте, что смерть каждого человека это трагедия. А стрельба из установок залпового огня, минометов - это преступление против человечества. Для снайперов есть замечательная замена - биатлон. Земли каждому человеку для вечного покоя необходимо немного больше одного квадратного метра. Деньги и ценности с собой не возьмешь!